Бедренные грыжи
01. Резюме.
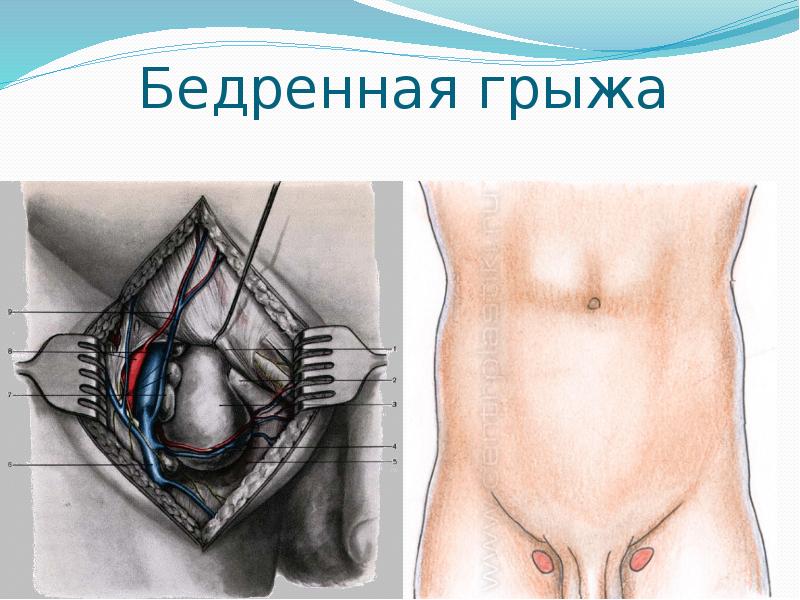
Бедренная грыжа – это опухолевидное выпячивание, образующееся при выходе петель кишки и сальника за пределы брюшной полости через бедренное кольцо. Проявляется наличием мешковидного выпячивания в области бедренного треугольника в вертикальном положении тела, болью.
При ущемлении грыжи возможно развитие кишечной непроходимости.
Бедренная грыжа распознается в ходе осмотра хирурга и проведения дополнительной диагностики – УЗИ грыжевого выпячивания, УЗИ малого таза и мочевого пузыря.
При выявлении дефекта производится операция герниопластика.
02. Общие сведения.
В современной герниологии бедренные грыжи встречается в 5-8% случаев от общего числа грыж передней брюшной стенки. Бедренная грыжа чаще развивается у женщин (соотношение с мужчинами 4:l) ввиду анатомических особенностей строения таза и у детей первого года жизни вследствие физиологической слабости соединительной ткани брюшной стенки.
Бедренная грыжа образуется в результате выхода органов брюшной полости (большого сальника, петель кишечника) за пределы брюшной стенки через патологический бедренный канал. Бедренные грыжи имеют коварное течение и довольно часто ущемляются.
03. Причины возникновения грыжи.
Анатомо-физиологическими предпосылками образования бедренной грыжи являются факторы, приводящие к ослаблению брюшной стенки: быстрая потеря веса, травмы брюшной стенки, многочисленные беременности, наследственная слабость брюшной стенки у детей до года, постоперационные рубцы, нарушение иннервации брюшной стенки, вывихи бедра (в т. ч. Врожденные).
К непосредственным производящим факторам относят ситуации, связанные с повышением внутрибрюшного давления: физическое усилие, затрудненное мочеиспускание, упорный кашель, запоры, затяжные роды и т. д. Эти факторы могут воздействовать как однократно (например, подъем тяжести), так и длительно (длительный кашель при коклюше, хроническом бронхите).
04. Структура бедренной грыжи.
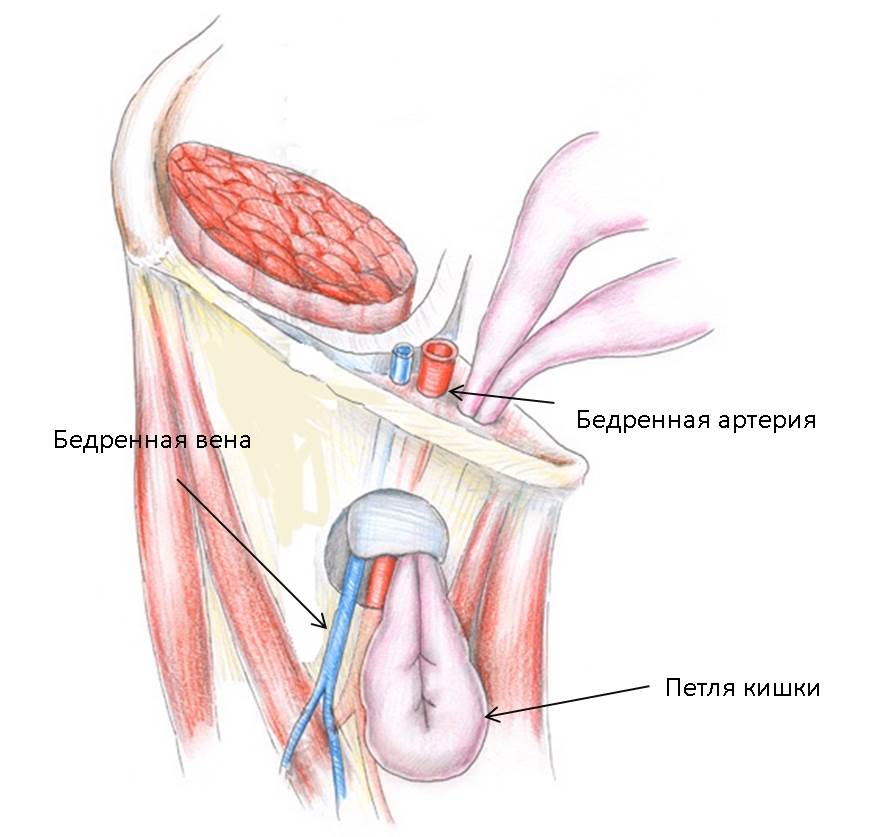
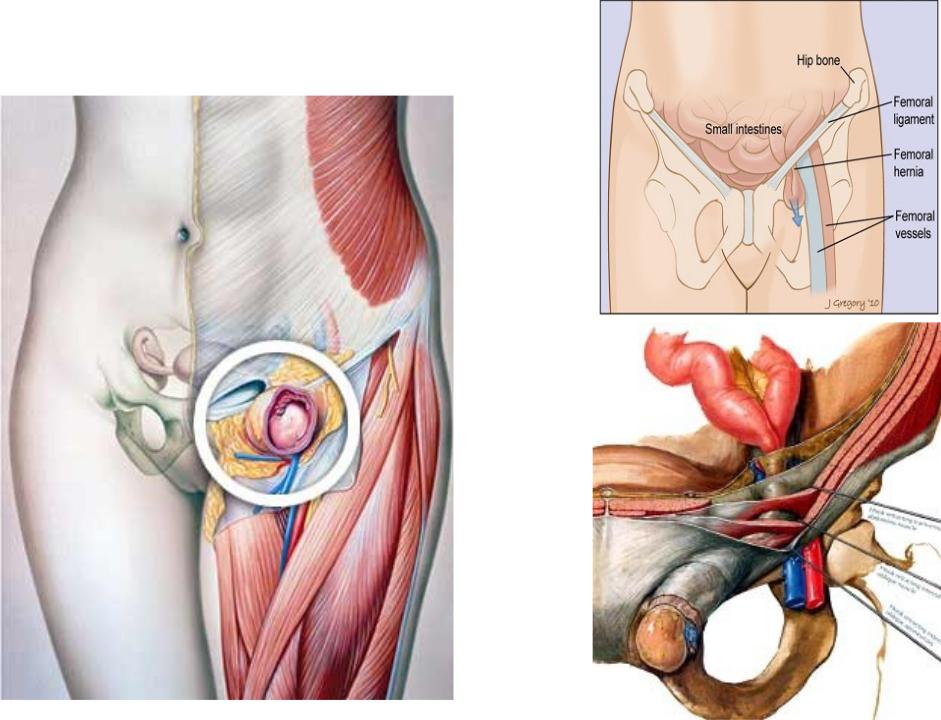
Компоненты бедренной грыжи представлены грыжевыми воротами, грыжевым мешком и грыжевым содержимым. Воротами бедренной грыжи служит бедренный канал – патологический ход в мышечно-фасциальном пространстве бедренного треугольника. Бедренный канал имеет внутреннее отверстие (бедренное кольцо), наружное отверстие (овальную ямку) и стенки, образованные паховой связкой, широкой фасцией бедра, стенкой бедренной вены. Бедренный канал длиной 2-3 см идет в вертикальном направлении.
Грыжевой мешок бедренной грыжи образован предбрюшинной клетчаткой, поперечной фасцией, клетчаткой сосудистой лакуны, решетчатой фасцией. Грыжевым содержимым мешка при бедренной грыже обычно служат большой сальник и петли тонкой кишки, реже – толстая кишка (аппендикс и слепая кишка – справа, сигмовидная – слева), мочевой пузырь, яичник с маточной трубой – у женщин, яичко — у мужчин.
05. Классификация.
По локализации бедренные грыжи могут быть двусторонними и односторонними. В соответствии с клиникой бедренные грыжи делятся на вправимые, невправимые и ущемленные.
При вправимых дефектах содержимое грыжевого мешка легко возвращается в брюшную полость. Невправимые бедренные грыжи могут быть вправлены только частично или совсем не поддаются вправлению в брюшную полость.
Ущемленные бедренные грыжи характеризуются внезапно возникшим сдавлением элементов грыжевого содержимого грыжевыми воротами. При ущемлении бедренной грыжи могут развиться опасные состояния: острая кишечная непроходимость, некроз или гангрена кишки, перитонит.
В зависимости от места формирования бедренного канала различают грыжу сосудистой лакуны (латеральную, внутривлагалищную, тотальную) и грыжу мышечной лакуны (грыжу Гассельбаха). В процессе формирования бедренной грыжи выделяют три стадии: начальную, неполную и полную.
В начальной стадии грыжевой мешок расположен за пределами внутреннего бедренного кольца. На этой стадии бедренная грыжа трудно различима клинически, однако может сопровождаться пристеночным (рихтеровским) ущемлением.
При неполной (канальной) стадии грыжевое выпячивание находится внутри бедренного канала, в границах поверхностной фасции.
Полная стадия характеризуется выходом грыжи из бедренного канала в подкожную клетчатку бедра, иногда – в половую губу у женщин или мошонку у мужчин. Обычно бедренная грыжа диагностируется уже в полной стадии.
06. Симптомы бедренной грыжи.
В начальной и неполной стадии патология проявляется дискомфортом в паховой области или нижних отделах живота, которые усиливаются при ходьбе, беге и другой физической активности. Иногда в этих стадиях бедренная грыжа протекает бессимптомно и впервые проявляется только в связи с пристеночным ущемлением.
Полная бедренная грыжа характеризуется появлением видимого грыжевого выпячивания в пахово-бедренной складке. Грыжевое выпячивание, как правило, имеет небольшие размеры, гладкую поверхность, полусферическую форму; располагается под паховой складкой. Грыжевое выпячивание появляется в положении стоя или при натуживании; после вправления исчезает, что сопровождается характерным урчанием.
При наличии в грыжевом мешке петель кишечника во время перкуссии определяется тимпанит. Важным дифференциально-диагностическим критерием вправимой бедренной грыжи служит положительный симптом кашлевого толчка. В редких случаях при бедренной грыже может возникать отек нижней конечности на соответствующей стороне, обусловленный сдавлением бедренной вены, ощущение «ползания мурашек» и онемения. При попадании в грыжевой мешок мочевого пузыря развиваются дизурические расстройства.
07. Осложнения.
К осложнениям бедренной грыжи относят ее воспаление и ущемление, копростаз. Воспаление бедренной грыжи может протекать по серозному и гнойному типу. Обычно сначала воспаляется грыжевое содержимое (аппендикс, кишка, придатки матки и т. д.), реже воспаление переходит на грыжевой мешок с кожных покровов. Воспаленная бедренная грыжа становится отечной, возникает гиперемия кожи, усиливаются боли, повышается температура тела. В отдельных случаях развивается перитонит.
При ущемленной бедренной грыже развивается острое нарушение кровоснабжения и иннервации органов, составляющих грыжевое содержимое. При этом грыжа увеличивается в размерах, становится невправляемой, плотной, резко болезненной при пальпации. Возникают сильные боли в области ущемления или во всем животе, развивается задержка стула и газов. Длительное ущемление бедренной грыжи может привести к некрозу органов и развитию кишечной непроходимости. В этом случае появляется икота, тошнота, повторная рвота, схваткообразные боли.
08. Диагностика.
Отсутствие ярких проявлений на начальных стадиях бедренной грыжи затрудняет раннюю диагностику бедренной грыжи. При распознавании заболевания хирург учитывает типичную симптоматику (наличие сферического выпячивания в области бедренного треугольника в вертикальном положении и вправимость в положении лежа, симптом кашлевого толчка и др.), аускультативные данные (выслушивание перистальтических шумов), перкуторное определение тимпанита и др. В ходе пальпации грыжевого мешка можно определить характер его содержимого, уточнить размеры грыжевого канала и вправляемость бедренной грыжи.
Для определения содержимого грыжевого мешка проводится ультразвуковое сканирование грыжевого выпячивания, УЗИ мочевого пузыря и малого таза.
09. Лечение бедренной грыжи.
Консервативные подходы к лечению патологии отсутствуют; при выявлении заболевания показано хирургическое вмешательство – пластика бедренной грыжи.
Герниопластика бедренной грыжи предполагает вскрытие грыжевого мешка, осмотр его содержимого, при необходимости — резекцию измененного сальника, вправление грыжевого содержимого в брюшную полость, перевязку и иссечение грыжевого мешка и пластику грыжевых ворот. Операция может производиться с использованием собственных тканей пациента или синтетических материалов (полимерных сеток).
09.1. Лапароскопическая пластика бедренной грыжи (ТАРР).
Лапароскопическая пластика — наиболее прогрессивный метод хирургического лечения бедренных грыж. Лапароскопическая техника оперативного вмешательства применяется не только при желании пациента иметь повышенный косметический эффект, но и при двухсторонних грыжах, а также в сочетании с другими эндоскопическими операциями (холецистэктомия, гинекологические операции и т.д.).
Общие сведения
Операция выполняется из 3 проколов передней брюшной стенки (10 мм, 5 мм, 5 мм), расположенных в околопупочной области. Во время операции бедренное кольцо укрепляется за счет полимерного имплантата, который устанавливается со стороны брюшной полости и помещается в предбрюшинном пространстве между париетальной брюшиной и мышцами передней брюшной стенки.
Синтетический имплантат фиксируется к тканям герниостеплером (с титановыми или монокриловыми рассасывающимися скобками) или при помощи специального клея. Кроме того возможно использование сеток, образующих физико-химическое сцепление с тканями или имеющих 3D структуру.
Техника TAPP относится к ненатяжным методам герниопластики. Во время операции помимо укрепления бедренного кольца также закрываются другие слабые места грыжеобразования (паховый канал и грыжа запирательного отверстия).
Преимущества метода
Преимуществами TAPP-техники:
- Выраженный косметический эффект;
- Максимальный комфорт для пациента в раннем послеоперационном периоде;
- Низкая вероятность развития хронической боли в отдаленном послеоперационном периоде;
- Возможность лечения двухсторонних грыж через один доступ;
- Лечение рецидивных грыж после открытых вмешательств
- Возможность выполнения сочетанных лапароскопических операций на органах брюшной полости;
- Укрепление передней брюшной стенки и закрытие грыжевых ворот проводится со стороны воздействия внутрибрюшного давления, что снижает риск рецидива;
- Низкий риск развития раневых осложнений;
- Короткий общий реабилитационный период (физические нагрузки возможны через 1,5-2 недели);
- Отсутствие ограничений при последующих физических нагрузках и в занятии спортом.
Недостатки метода
Недостатками TAPP-техники являются:
- Операция выполняется только при отсутствии выраженной соматической патологии у пациента;
- Хирургическое вмешательство выполняется только под общим наркозом;
- Невозможность выполнения операции у пациентов, перенесших многочисленные хирургические вмешательства на органах брюшной полости;
- В послеоперационном периоде имеется вероятность развития спаечного процесса в брюшной полости (по сравнению с TEP-техникой пластики);
- Оперативное вмешательство должно выполняться только бригадой высококвалифицированных хирургов, требуется соответствующее техническое оснащение операционного блока.
09.2. Эндоскопическая пластика бедренной грыжи (ТЕР, еТЕР).
TEP — техника эндоскопической герниопластики является наиболее продвинутым и менее травматичным методом хирургического лечения грыж. Она основана на глубоких знаниях анатомии бедренной области, причин формирования бедренных грыж и высокой квалификации хирургической бригады.
Общие сведения
Операция выполняется из 3 проколов передней брюшной стенки (10 мм, 5 мм, 5 мм), один из которых расположен в околопупочной, а два — в гипогастральной области. Во время этого способа операции бедренное кольцо укрепляется за счет полимерного имплантата, который без входа в брюшную полость помещается в предбрюшинное пространство между париетальной брюшиной и мышцами передней брюшной стенки.
В отличие от TAPP-техники синтетический имплантат не фиксируется к тканям герниостеплером. В отдельных клинических случаях также возможно использование сеток, образующих физико-химическое сцепление с тканями или имеющих 3D структуру.
Техника TEP является разновидностью ненатяжной герниопластики. Во время операции, как и при TAPP-технике оперативного вмешательства, выполняется не только укрепление бедренного кольца, но и других рядом расположенных участков грыжеобразования (паховый канал и грыжа запирательного отверстия).
Преимущества метода
Преимуществами TEP-техники по сравнению с неэндоскопическими (открытыми) методами герниопластики являются:
- Выраженный косметический эффект;
- Максимальный комфорт для пациента в раннем послеоперационном периоде;
- Бесшовная методика определяет отсутствие хронической боли, возникающей после фиксации сетки (по сравнению с TAPP-техникой);
- Отсутствует вероятность развития спаечного процесса в брюшной полости (по сравнению с TAPP-техникой);
- Возможность лечения двухсторонних грыж через один доступ;
- Лечение рецидивных грыж после открытых вмешательств;
- Оперативное вмешательство может проводиться у пациентов после выполненных ранее оперативных вмешательств на органах верхнего этажа брюшной полости (по сравнению с TAPP-техникой);
- Укрепление передней брюшной стенки и закрытие грыжевых ворот проводится со стороны воздействия внутрибрюшного давления, что снижает риск рецидива;
- Отсутствие раневых осложнений;
- Короткий общий реабилитационный период (физические нагрузки возможны через 1,5-2 недели);
Отсутствие ограничений при последующих физических нагрузках и в занятии спортом.
Недостатки метода
Недостатками TEP-техники герниопластики являются:
- Операция выполняется при отсутствии выраженной соматической патологии у пациента;
- Хирургическое вмешательство выполняется только под общим наркозом;
- Выраженные технические трудности выполнения операции у пациентов, ранее оперированных по-поводу острого аппендицита и варикоцелле;
- Оперативное вмешательство должно выполняться только бригадой высококвалифицированных хирургов, требуется соответствующее техническое оснащение операционного блока.
Все еще остались вопросы?
Просто позвоните нам!